


角膜内皮障害
角膜移植
角膜は、透明な膜でありカメラでいうレンズに相当します。病気やけがによって角膜の透明性が保てなくなれば、視力低下や痛みをきたします。点眼薬等で治療できない場合に角膜移植によって視力回復を目指します。
角膜移植術技術の進歩
ごく最近まで角膜移植の主流は全層角膜移植でした。本術式は歴史のある確立された治療法で以前から当院でも行われてきました。
近年、国内外では移植技術に進歩により問題のある部位のみを取り替えるいわゆる「角膜パーツ移植」が主流になってきました。とりわけ角膜内皮が障害される水疱性角膜症の場合、優れた移植方法として角膜内皮のみを移植する角膜内皮移植(DSAEK)が盛んに行われています。当院でも2014年からDSAEKを積極的に導入しております。さらに当院では術中にOCT付き顕微鏡を用いることで、より高い手術成功率を目指しています。
現在、様々な角膜疾患に対応できるよう体制を整えつつあります。
近年、国内外では移植技術に進歩により問題のある部位のみを取り替えるいわゆる「角膜パーツ移植」が主流になってきました。とりわけ角膜内皮が障害される水疱性角膜症の場合、優れた移植方法として角膜内皮のみを移植する角膜内皮移植(DSAEK)が盛んに行われています。当院でも2014年からDSAEKを積極的に導入しております。さらに当院では術中にOCT付き顕微鏡を用いることで、より高い手術成功率を目指しています。
現在、様々な角膜疾患に対応できるよう体制を整えつつあります。
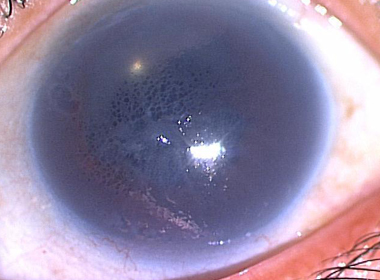
DSAEK前
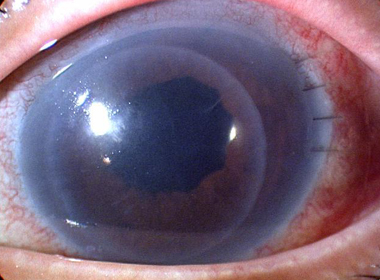
DSAEK後
白内障
白内障とは
白内障とは、眼の中にある水晶体が濁ってしまい、光が通りにくくなる病気です。
水晶体は、カメラに例えるとレンズの役割をしています。そのため、レンズが曇ったカメラで撮影した写真のように、水晶体が濁っている人は、視野が霞んで見えてしまうのです。また、視界が暗くみえたり、二重、三重にだぶってものが見える、光がまぶしく感じるなどの症状もあります。
水晶体は、カメラに例えるとレンズの役割をしています。そのため、レンズが曇ったカメラで撮影した写真のように、水晶体が濁っている人は、視野が霞んで見えてしまうのです。また、視界が暗くみえたり、二重、三重にだぶってものが見える、光がまぶしく感じるなどの症状もあります。
白内障の原因
白内障の原因の多くは加齢です。白内障とは、ほぼ全ての人がかかる老化現象といえます。
その他アトピー性皮膚炎、糖尿病、目のケガ、薬の副作用などが原因となることがあります。
その他アトピー性皮膚炎、糖尿病、目のケガ、薬の副作用などが原因となることがあります。
白内障の検査方法
視力検査、屈折検査で今の見え方を調べ、細隙灯顕微鏡検査、眼圧検査、散瞳眼底検査、角膜内皮細胞検査などで目の状態を調べます。そこで手術適応と判断されれば眼軸長測定、角膜局率半径測定、角膜形状解析検査などを行ないあなたにあった手術方法を決定します。
白内障の治療方法
手術による治療が一般的です.手術時期についてはあなたが生活に不自由を感じたときが手術のタイミングです。手術をすれば根本から白内障を治すことができます。
白内障手術では、濁った水晶体を取り除き、代わりに人工の水晶体(眼内レンズ)を挿入します。
日本国内では、年間100万件以上行われている手術です。当院では、通常の単焦点眼内レンズの他に、乱視軽減できる眼内レンズ(乱視の種類、目の状態により挿入しないほうがいい場合もあり)、遠方と近方など2カ所にピントがある多焦点眼内レンズも取り扱っています。ただし多焦点眼内レンズ手術は、検査結果やライフスタイルから適さないこともあること、単焦点眼内レンズにくらべてコントラストが落ちる事があること、自由診療のため手術料金負担が高くなるため、注意が必要です。
白内障手術では、濁った水晶体を取り除き、代わりに人工の水晶体(眼内レンズ)を挿入します。
日本国内では、年間100万件以上行われている手術です。当院では、通常の単焦点眼内レンズの他に、乱視軽減できる眼内レンズ(乱視の種類、目の状態により挿入しないほうがいい場合もあり)、遠方と近方など2カ所にピントがある多焦点眼内レンズも取り扱っています。ただし多焦点眼内レンズ手術は、検査結果やライフスタイルから適さないこともあること、単焦点眼内レンズにくらべてコントラストが落ちる事があること、自由診療のため手術料金負担が高くなるため、注意が必要です。
糖尿病網膜症
糖尿病網膜症とは
網膜は、眼底にある薄い神経の膜で、眼に入ってきた光を視神経に伝達する重要なはたらきをしています。
網膜には無数の細かい血管が張り巡らされています。糖尿病になり高血糖が続くと、網膜の血管が詰まりやすくなり、血流が不足すると、栄養が届かず新しい血管(新生血管)が発生します。
この新生血管はもろく、破れて出血します。出血を止めるための物質が網膜の上に増殖膜という膜を作ってしまいます。これが縮むことで、網膜が引っ張られてはがれ、網膜剝離を起こします。これが糖尿病網膜症です。
黄斑という網膜の中心部分で新生血管から血液の成分が漏れ出てしまうとむくみを起こすため、歪みや視力低下を起こします。これが糖尿病黄斑浮腫です。
糖尿病と診断されたら、内科を受診するだけでなく、必ず眼科も受診してください。糖尿病網膜症は、初期の段階では自覚症状がみられないため、自身では気づかなくても発症している可能性があります。
網膜には無数の細かい血管が張り巡らされています。糖尿病になり高血糖が続くと、網膜の血管が詰まりやすくなり、血流が不足すると、栄養が届かず新しい血管(新生血管)が発生します。
この新生血管はもろく、破れて出血します。出血を止めるための物質が網膜の上に増殖膜という膜を作ってしまいます。これが縮むことで、網膜が引っ張られてはがれ、網膜剝離を起こします。これが糖尿病網膜症です。
黄斑という網膜の中心部分で新生血管から血液の成分が漏れ出てしまうとむくみを起こすため、歪みや視力低下を起こします。これが糖尿病黄斑浮腫です。
糖尿病と診断されたら、内科を受診するだけでなく、必ず眼科も受診してください。糖尿病網膜症は、初期の段階では自覚症状がみられないため、自身では気づかなくても発症している可能性があります。
糖尿病網膜症の検査方法
視力検査、眼底検査、OCT(光干渉断層計)検査、OCT angiography検査、造影剤を静脈に注射して撮影する「蛍光眼底造影検査」などを必要に応じて行い、眼底の状態を確認します。
糖尿病網膜症の治療法
初期の症状では、糖尿病の治療と合わせて血糖コントロールが重要です。
進行した網膜症の治療方法としては、「網膜光凝固術」が有用です。これは、視力を回復させるわけではありませんが、病気の進行を抑え、失明を防ぐために必要な治療です。糖尿病黄斑浮腫に対しては抗VEGF抗体の「硝子体内注射」を行います。
網膜光凝固術でも悪化してしまう場合や、網膜症が進行して網膜剝離や硝子体出血が起こった場合は、「硝子体手術」を行います。
進行した網膜症の治療方法としては、「網膜光凝固術」が有用です。これは、視力を回復させるわけではありませんが、病気の進行を抑え、失明を防ぐために必要な治療です。糖尿病黄斑浮腫に対しては抗VEGF抗体の「硝子体内注射」を行います。
網膜光凝固術でも悪化してしまう場合や、網膜症が進行して網膜剝離や硝子体出血が起こった場合は、「硝子体手術」を行います。
網膜剥離
網膜剥離とは
網膜剝離とは、網膜が網膜色素上皮から剥がれて、視力が低下する病気です。
痛みを伴わないため病気の進行に気づきにくのですが、視野に黒い虫のようなものが動いて見える「飛蚊症」が前兆として現れる場合があります。
網膜に裂孔(裂け目)ができることで、ここから硝子体の水分が入り込み、徐々に網膜が剥がれていきます。
網膜の中心部である黄斑部分まで剥がれると、急激に視力が低下し、放置すると失明に至る可能性もあります。
痛みを伴わないため病気の進行に気づきにくのですが、視野に黒い虫のようなものが動いて見える「飛蚊症」が前兆として現れる場合があります。
網膜に裂孔(裂け目)ができることで、ここから硝子体の水分が入り込み、徐々に網膜が剥がれていきます。
網膜の中心部である黄斑部分まで剥がれると、急激に視力が低下し、放置すると失明に至る可能性もあります。
網膜剥離の原因
網膜剥離は、加齢、強度近視、糖尿病網膜症、頭部や眼球への外傷など
網膜剥離の検査方法
眼底検査で診断が可能です。当院では広角眼底カメラ撮影でも確認を行います。
硝子体出血や白内障で眼底が見えない場合は、超音波検査や網膜電図検査を用います。
硝子体出血や白内障で眼底が見えない場合は、超音波検査や網膜電図検査を用います。
網膜剥離の治療法
網膜裂孔があり、まだ剥がれていない場合は、「網膜光凝固術」あるいは「網膜冷凍凝固術」を行うことで網膜剥離への進行を抑えられる場合があります。
すでに網膜剝離が認められる場合には、症状に応じて「硝子体手術」や「強膜内陥術」などにより剥がれた網膜を元の位置に復位させる手術をします。
すでに網膜剝離が認められる場合には、症状に応じて「硝子体手術」や「強膜内陥術」などにより剥がれた網膜を元の位置に復位させる手術をします。
網膜静脈閉塞
網膜静脈閉塞とは
網膜静脈閉塞とは、網膜全体に広がる血管のひとつである網膜静脈が詰まっている状態のことをいいます。
網膜の中心の静脈が詰まった状態を「網膜中心静脈閉塞」、網膜内で枝分かれしている部分の静脈が詰まった状態を「網膜静脈分枝閉塞」とよびます。
静脈が詰まり出血し、血流が不足すると血管内皮増殖因子(VEGF)が産生されます。この物質は血管壁から血漿成分が漏れやすくなる作用もあり、血管から滲み出た血漿成分がむくみを起こし、黄斑浮腫となります。
出血、黄斑浮腫により、急激な視力の低下や突然の視野障害、物がゆがんだり曲がって見える変視症などの症状が現れます。
網膜の中心の静脈が詰まった状態を「網膜中心静脈閉塞」、網膜内で枝分かれしている部分の静脈が詰まった状態を「網膜静脈分枝閉塞」とよびます。
静脈が詰まり出血し、血流が不足すると血管内皮増殖因子(VEGF)が産生されます。この物質は血管壁から血漿成分が漏れやすくなる作用もあり、血管から滲み出た血漿成分がむくみを起こし、黄斑浮腫となります。
出血、黄斑浮腫により、急激な視力の低下や突然の視野障害、物がゆがんだり曲がって見える変視症などの症状が現れます。
網膜静脈閉塞の原因
網膜静脈閉塞は、高血圧や動脈硬化との関連が深い病気です。
網膜静脈閉塞の検査方法
眼底検査や造影剤を静脈に注射して撮影する「蛍光眼底造影検査」をおこない、眼底の状態を確認します。
黄斑浮腫を調べるために、光干渉断層計による検査を行います。
黄斑浮腫を調べるために、光干渉断層計による検査を行います。
網膜静脈閉塞の治療法
視力の低下、視野障害などの症状がない場合は、医師の管理のもと経過観察します。
症状がある場合は、合併症の有無などの状況を踏まえて、血管内皮増殖因子を減らす抗VEGF薬の「硝子体内注射」、血流が不足している部分に行う「網膜光凝固術」、それでも効果がなければ「硝子体手術」を行います。
症状がある場合は、合併症の有無などの状況を踏まえて、血管内皮増殖因子を減らす抗VEGF薬の「硝子体内注射」、血流が不足している部分に行う「網膜光凝固術」、それでも効果がなければ「硝子体手術」を行います。
加齢黄斑変性
加齢黄斑変性とは
加齢黄斑変性は、加齢により網膜色素上皮の下に老廃物がたまり、網膜の中心にある黄斑に障害が起こる病気です。視界がゆがむ、視力が低下する、中心が暗く見える、物が不鮮明に見えるなどの症状が現れます。
加齢黄斑変性の検査方法
視力検査、アムスラー検査 、眼底検査、OCT(光干渉断層計)検査、OCT angiography検査、造影眼底検査などにより診断しています。
加齢黄斑変性の2つのタイプとその治療法
加齢黄斑変性には「萎縮型」と「滲出型」の2つのタイプがあります。
網膜色素上皮細胞と視細胞というものを見るのに大事な細胞が萎縮(自然に弱っていく)するタイプ(萎縮型)、脈絡膜新生血管(CNV)が網膜下に発生するタイプ(滲出型)。
CNVの発症には、加齢、慢性炎症、酸化ストレスなど様々な因子が関与していると言われており、黄斑部に脈絡膜新生血管が発生、発展することにより、網膜内、網膜下に滲出液、出血などを引き起こし、網膜色素上皮細胞と視細胞が障害され、歪み、中心暗点、視力低下を起こします。
萎縮型には、有効な治療法がなく、禁煙、ルテインなどのサプリメント摂取などがすすめられています。
滲出型には抗VEGF薬の硝子体注射が有効です。当院でも第1選択となっています。
しかし抗VEGF薬は恒久的な効果はなく、再発しやすいタイプでは、生涯にわたって複数回の硝子体注射が必要となります。また当院では、抗VEGF薬で効果のないものには、特殊なレーザーと造影剤を使用したPDT治療もおこなっています。抗VEGF薬により視力が維持できる方がいる一方で、長期では、網脈絡膜萎縮となり、視力低下する方が少なくない割合で存在することも事実であり、今後の問題です。
網膜色素上皮細胞と視細胞というものを見るのに大事な細胞が萎縮(自然に弱っていく)するタイプ(萎縮型)、脈絡膜新生血管(CNV)が網膜下に発生するタイプ(滲出型)。
CNVの発症には、加齢、慢性炎症、酸化ストレスなど様々な因子が関与していると言われており、黄斑部に脈絡膜新生血管が発生、発展することにより、網膜内、網膜下に滲出液、出血などを引き起こし、網膜色素上皮細胞と視細胞が障害され、歪み、中心暗点、視力低下を起こします。
萎縮型には、有効な治療法がなく、禁煙、ルテインなどのサプリメント摂取などがすすめられています。
滲出型には抗VEGF薬の硝子体注射が有効です。当院でも第1選択となっています。
しかし抗VEGF薬は恒久的な効果はなく、再発しやすいタイプでは、生涯にわたって複数回の硝子体注射が必要となります。また当院では、抗VEGF薬で効果のないものには、特殊なレーザーと造影剤を使用したPDT治療もおこなっています。抗VEGF薬により視力が維持できる方がいる一方で、長期では、網脈絡膜萎縮となり、視力低下する方が少なくない割合で存在することも事実であり、今後の問題です。
緑内障
緑内障とは
緑内障とは眼圧が高いことで神経が損傷されみえる範囲(視野)が狭くなってしまう病気のことをいいます。
しかし、実は眼圧が高くないのに視野が悪化してしまう人も存在します。
緑内障は日本人の中途失明原因の第一位となっています。日本で行われた疫学調査である多治見スタディーの結果、40歳以上の20人に一人(約5%)が緑内障であるということがわかりました。
また、その多くは眼圧が正常域である正常眼圧緑内障であるということもわかりました。
しかし、実は眼圧が高くないのに視野が悪化してしまう人も存在します。
緑内障は日本人の中途失明原因の第一位となっています。日本で行われた疫学調査である多治見スタディーの結果、40歳以上の20人に一人(約5%)が緑内障であるということがわかりました。
また、その多くは眼圧が正常域である正常眼圧緑内障であるということもわかりました。
緑内障の種類
緑内障は大きく分けると、他に原因が無く眼圧が上がる原発緑内障、病気や薬など他の原因のために眼圧があがってしまう続発緑内障、生まれつきの眼の構造上の問題などが原因で子供の頃に眼圧があがる発達緑内障に分類することができます。
また、原発緑内障は隅角が広いか狭いかで開放隅角と閉塞隅角にわけられます。開放隅角のなかには眼圧が高くないのに視野が悪化してしまう正常眼圧緑内障も存在します。
また、原発緑内障は隅角が広いか狭いかで開放隅角と閉塞隅角にわけられます。開放隅角のなかには眼圧が高くないのに視野が悪化してしまう正常眼圧緑内障も存在します。
緑内障の検査
眼圧計による眼圧測定やハンフリー視野計、ゴールドマン視野計による視野検査のほか、もともと網膜疾患の診断機器であった光干渉断層計(OCT)が黄斑部網膜内層厚や角膜厚の測定も可能となり緑内障の検査にも使用されるようになりました。
また、前眼部OCTは前房深度や隅角開度の解析を行うことが可能です。
また、前眼部OCTは前房深度や隅角開度の解析を行うことが可能です。
緑内障の治療
緑内障という病気は一つの病気ではなく、様々な種類が存在し、それにより治療方針もかわってきます。
開放隅角緑内障の診療には、定期的な眼圧や眼底検査、視野検査を行います。治療は眼圧を下げることです。
正常眼圧緑内障の方も、治療前の眼圧の7割から8割を目標眼圧として治療を行っていきます。
日本ではまず点眼治療から開始するのが一般的です。
閉塞隅角緑内障は、隅角が狭いことで眼圧が上がる病気です。治療として、最近は白内障手術をするケースが増えてきました。
続発緑内障は治療としてはまずは解決できる原因を取り除くことが第一といえます。
開放隅角緑内障の診療には、定期的な眼圧や眼底検査、視野検査を行います。治療は眼圧を下げることです。
正常眼圧緑内障の方も、治療前の眼圧の7割から8割を目標眼圧として治療を行っていきます。
日本ではまず点眼治療から開始するのが一般的です。
閉塞隅角緑内障は、隅角が狭いことで眼圧が上がる病気です。治療として、最近は白内障手術をするケースが増えてきました。
続発緑内障は治療としてはまずは解決できる原因を取り除くことが第一といえます。
緑内障手術
緑内障の手術は、あくまで眼圧をさげることが目的ですので、手術をしたからといって視力や視野は改善しません。
また、眼圧が下がりやすい手術ほど合併症の危険も高くなる傾向があり、病気の進行具合や目標眼圧などで、どの手術を選択するのがベストなのか十分考えて行う必要があります。
当院ではレーザー治療、線維柱帯切開術、線維柱帯切除術、チューブシャント手術等対応しております。
また、眼圧が下がりやすい手術ほど合併症の危険も高くなる傾向があり、病気の進行具合や目標眼圧などで、どの手術を選択するのがベストなのか十分考えて行う必要があります。
当院ではレーザー治療、線維柱帯切開術、線維柱帯切除術、チューブシャント手術等対応しております。










